2. 复旦大学附属中山医院骨科, 上海 200032
2. Department of Orthopaedics, Zhongshan Hospital, Fudan University, Shanghai 200032, China
经皮椎体后凸成形术(PKP)是治疗骨质疏松性椎体压缩性骨折(OVCF)的常用微创手术方式,术中为避免穿刺损伤及骨水泥渗漏损伤神经,需要多次X线透视,而过多的透视会对患者和医师造成潜在电离辐射危害[1]。如何在保证手术操作精准性的同时,减少术中透视次数、缩短手术时间,进而降低患者和手术医生的辐射损伤,值得进一步研究。本研究通过回顾性分析在单一正位透视下穿刺或常规正侧位透视下穿刺行PKP术治疗的OVCF患者的临床资料,分析单一正位透视下手术的有效性及安全性。
1 资料与方法 1.1 一般资料回顾性分析复旦大学附属中山医院厦门院区骨科2018年8月至2020年8月诊治的55例单节段胸腰段及腰椎OVCF(T10~L5)患者的临床资料,椎体压缩程度均小于50%。排除肿瘤、合并后方韧带复合体损伤的椎体骨折、多节段椎体骨折及有脊髓神经压迫的患者。其中,接受正侧位透视下穿刺者29例(传统组),包括男性5例、女性24例,年龄55~82岁;接受单一正位透视下穿刺者26例,男性5例、女性21人,年龄56~85岁。所有患者均知情并签署知情同意书;本研究通过伦理委员会审查(B2021-022)。研究人员和研究参与者之间无利益关系。
1.2 正位组术前准备术前完善胸腰椎正侧位X线片、横断位和矢状位CT重建、磁共振、DX骨密度等检查,排除手术禁忌。术前在CT横断面图像上测量病椎椎弓根外展角(α)角度,拟定穿刺线与椎板交点到该穿刺线与椎管前缘切线交点之间的距离(D);在CT矢状面图像上将骨折线与椎体前1/3垂线交点作为穿刺靶点(P),以备术中描绘出穿刺路线(L),该线与上关节突交点为进针点(图 1A、图 1B)。
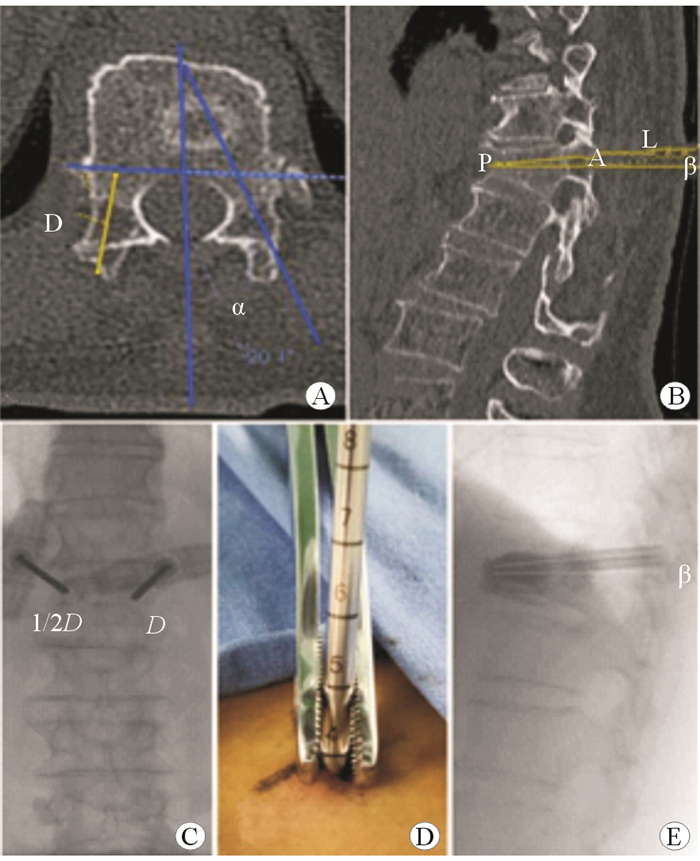
|
| 图 1 正位组椎体成形术术前标记及手术过程 A:术前在CT横断面图像上测量穿刺线的外展角(α)及穿刺点沿穿刺路径距椎管前缘切线的深度(D);B:术前在CT矢状位图像上标出拟定穿刺靶点(P),并得出穿刺线及穿刺针头偏角(β);C:在正位透视下穿刺,左边穿刺针达到1/2D,右边穿刺针达到1D深度,针尖刚好到达椎弓根内壁;D:根据穿刺针上的刻度控制穿刺深度;E:穿刺完成后在侧位透视下进行骨水泥注射 |
用0.25%罗哌卡因40 mL行病椎节段双侧脊神经后支阻滞麻醉后,患者俯卧于碳纤维脊柱床,在Simens Cios平板正位透视下使棘突位于椎体影像的中央,根据椎弓根投影在模板上标记出两侧椎弓根及穿刺点。常规消毒铺巾,在所标记穿刺点作切口后,将椎体穿刺针(山东冠龙医疗用品有限公司;带刻度)穿刺到达双侧骨面,侧位透视下观察穿刺针尖位置、方向,并确认节段,台下助手同时测量拟定穿刺线与水平线夹角(β),作为投射角(图 1B)。
正位组根据β角调整正位透视,使得射线平行于进针方向,按照术前预先测定的α角调整穿刺针外展角度,根据β角调整针的头尾偏方向。根据穿刺针的刻度,在穿刺深度为1/2D及1D时分别再次正位透视(图 1C),以保证针尖紧贴椎弓根投影内侧壁,期间询问患者下肢有无不适感;当穿刺到1D深度时调整到侧位片,根据刻度继续穿刺到靶点(图 1D)。在侧位透视下完成取骨及球囊扩张,调匀骨水泥(Tecres公司,意大利)使之可拉丝后缓慢注入椎间隙(图 1E)。传统组通过传统穿刺方式钻入骨面,反复在正侧位透视下逐渐进针。两组手术完成后记录骨水泥注入量、渗漏情况、透视次数及手术时间。
1.4 观察指标及随访记录患者的年龄,术前病椎高度(侧位透视图像)、视觉模拟评分(VAS),术中注入骨水泥量、骨水泥渗漏情况、手术时间、透视次数。患者术后卧床休息18~24 h,术后第1天再次评估腰背VAS评分,拍摄X线片确认骨水泥分布及椎体高度无异常后,佩戴腰围下地行走。术后定期随访3个月以上。
1.5 统计学处理采用SPSS 20统计软件进行分析。其中,计量资料以x±s表示,组间比较采用t检验或Mann-Whitney U检验;VAS评分、透视次数采用Mann Whitney U检验;渗漏率采用卡方检验。检验水准(α)为0.05。
2 结果 2.1 手术前后情况两组患者年龄、术前椎体高度差异无统计学意义。正位组患者平均骨水泥注入量、手术时间、中位透视次数均少于传统组患者(P < 0.01)。传统组骨水泥渗漏4例,正位组渗漏3例,均未出现神经硬膜损伤。两组患者骨水泥渗漏率、手术前后VAS评分差异均无统计学意义。
| 项目 | 传统组(n=29) | 正位组(n=26) | P值 |
| 平均年龄/岁 | 67.2±7.8 | 69.5±7.5 | 0.274 |
| 术前椎体高度/cm | 1.93±0.22 | 1.86±0.27 | 0.285 |
| 骨水泥注入量/mL | 5.77±0.79 | 5.08±0.70 | 0.001 |
| 骨水泥渗漏n(%) | 4(13.8) | 3(11.5) | 0.549 |
| 手术时间/min | 44.93±6.16 | 32.69±5.03 | < 0.001 |
| 中位透视次数 | 32 | 25 | < 0.001 |
| 中位VAS/分 | |||
| 术前 | 9 | 9 | 0.877 |
| 术后1 d | 2 | 2 | 0.786 |
55例患者随访时间4~28个月,传统组平均随访10.7个月,正位组平均8.8个月。两组患者腰痛得到较好的缓解,未再发生椎体压缩性骨折,骨水泥渗漏患者亦未出现下肢神经压迫症状。
2.3 正位组典型病例手术效果患者女性,72岁,摔伤致腰背部疼痛2 d,L12水平压痛、叩击痛(+),双下肢肌力5级,感觉正常。术前VAS评分8分,正侧位X线片示L12椎体压缩性骨折,采用单一正位透视下PKP,骨水泥注入量4.8 mL,手术时间28 min,透视22次。术后第1天,VAS评分2分,正侧位X线片示骨水泥均匀填充于椎体内,无渗漏;术后3个月,VAS评分1分,正侧位X线片示骨水泥均匀填充于椎体内,无渗漏,椎体形态维持满意(图 2)。

|
| 图 2 正位组典型病例 患者女性,72岁,摔伤致腰背部疼痛2 d. A、B:正侧位X线片示L12椎体压缩性骨折,后壁完整;C、D:术后第1天,正侧位X线片示骨水泥均匀填充于椎体内,无渗漏;E、F:术后3个月,正侧位X线片示骨水泥均匀填充于椎体内,无渗漏,椎体形态满意 |
对于骨质疏松性椎体压缩性骨折患者,PKP术式能有效缓解疼痛、矫正后凸畸形以及恢复椎体高度[2-3]。相邻椎体骨折是PKP术后常见并发症,在术后1年内发生率约为15.69%[4]。骨水泥渗漏常见于PKP术中,可因椎体皮质破裂、骨水泥注射过多、患者骨密度低等导致[4-5],发生率为5.56%~54.8%[6-7]。研究者一直致力于研发新技术,以减少骨水泥渗漏。有研究[8]发现,可通过使用更黏稠的骨水泥降低其渗漏率。Wang等[9]则发现,通过采用定向球囊技术,在球囊扩张时控制其方向,能使骨水泥渗漏率较使用传统球囊降低。
不恰当的穿刺除了导致骨水泥渗漏外,还可能损伤神经及硬膜,因此多项研究对PKP术中穿刺方式及穿刺点的选择进行了探讨。Yan等[10]提出,单侧穿刺时,应选择椎弓根外缘5 mm与横突中点连线的交点作为穿刺点,且穿刺角度为10°~30°。Zhang等[11]认为,穿刺点应定位于横突与椎板进入上外侧椎弓根的交界处,建议穿刺角度为20°~30°。穿刺过程的监视方式也有多种,最精确安全的穿刺方式为导航下穿刺,但此类导航设备价格昂贵、占地较大,不易推广。
多种穿刺及透视方式随之被提出,并显示出较好的安全性及便利性。Xiong等[3]的临床研究显示,单侧穿刺手术时间为(36.54±10.23)min,双侧为(50.26±12.06)min;单侧穿刺透视次数为(17.98±2.58)次,双侧为(20.16±3.02)次。相关meta分析[12-13]也显示,单侧穿刺具有手术时间较短、术中透视时间及次数较少、骨水泥渗漏风险较低的优势。但Liebschner等[14]提出,单侧椎弓根穿刺会导致单侧承重增加,使脊柱在轴向压缩力下向未注射骨水泥侧弯曲,甚至导致病椎再骨折。因此,如何安全快速穿刺,并使骨水泥在椎体双侧均匀分布,是脊柱外科医师追求的目标。
CT三维重建越来越多地被用于指导骨科手术,尤其是椎体术中椎弓根钉置入的术前规划。有学者通过术前测定进钉点及钉道的角度、长度等参数来指导手术,提高了手术安全性,并增强了术者信心[15]。本研究提出的穿刺方式为根据患者术前影像制定穿刺计划,使椎弓根穿刺这一最耗时的过程可在单一正位透视下双侧同时进行,根据穿刺针刻度提示可快速到达椎管前缘,并通过侧位透视进一步穿刺到达穿刺靶点,完成扩张及水泥注入,避免了术中反复调整C臂机,结果显示较传统方式明显减少了透视次数及手术时间。而且,由于手术在脊神经后支阻滞麻醉下完成,患者在手术过程中处于清醒状态,穿刺过程中可通过询问患者下肢感觉来监控神经损伤情况。本研究中患者未发生下肢神经损伤。
综上所述,本研究提出的穿刺方式是一种易掌握及推广的技术,对于提高手术效率、减少辐射风险显示出一定优势。但本研究主要观察OVCF患者围手术期指标,且术后随访时间短,不同穿刺方式下骨水泥注入量有无差别,骨水泥分布形态对患者远期预后、椎体后凸畸形、邻椎再骨折的影响等仍需更大样本及更长时间随访来进一步研究。
利益冲突:所有作者声明不存在利益冲突。
| [1] |
FENG F, ZHONG X, LUO L, et al. Clinical observation of percutaneous vertebroplasty in the treatment of osteoporotic vertebral compression fracture[J]. J Pak Med Assoc, 2020, 70(9): 84-87.
[URI]
|
| [2] |
LI Y, WANG H, CUI W, et al. Clinical study of percutaneous vertebroplasty through extreme extrapedicular approach in the treatment of osteoporotic vertebral compression fracture[J]. Zhongguo Xiu Fu Chong Jian Wai Ke Za Zhi, 2019, 33(5): 612-617.
[PubMed]
|
| [3] |
XIONG X M, SUN Y L, SONG S M, et al. Efficacy of unilateral transverse process-pedicle and bilateral puncture techniques in percutaneous kyphoplasty for Kummell disease[J]. Exp Ther Med, 2019, 18(5): 3615-3621.
[URI]
|
| [4] |
CHEN C, FAN P, XIE X, et al. Risk factors for cement leakage and adjacent vertebral fractures in kyphoplasty for osteoporotic vertebral fractures[J]. Clin Spine Surg, 2020, 33(6): E251-251E255.
[DOI]
|
| [5] |
GAO C, ZONG M, WANG W T, et al. Analysis of risk factors causing short-term cement leakages and long-term complications after percutaneous kyphoplasty for osteoporotic vertebral compression fractures[J]. Acta Radiol, 2018, 59(5): 577-585.
[DOI]
|
| [6] |
GOU Y S, LI H B, FU B L, et al. Short-term effectiveness comparison of unipedicular versus bipedicular percutaneous kyphoplasty for osteoporotic vertebral compression fractures with posterior wall broken[J]. Zhongguo Xiu Fu Chong Jian Wai Ke Za Zhi, 2020, 34(10): 1281-1287.
[URI]
|
| [7] |
WANG H, SRIBASTAV S S, YE F B, et al. Comparison of percutaneous vertebroplasty and balloon kyphoplasty for the treatment of single level vertebral compression fractures: a meta-analysis of the literature[J]. Pain Physician, 2015, 18(3): 209-222.
[PubMed]
|
| [8] |
ZHU Y, CHENG J, YIN J, et al. Therapeutic effect of kyphoplasty and balloon vertebroplasty on osteoporotic vertebral compression fracture: a systematic review and meta-analysis of randomized controlled trials[J]. Medicine (Baltimore), 2019, 98(45): e17810.
[DOI]
|
| [9] |
WANG P, LI J, SONG Z K, et al. Utilization of the directional balloon technique to improve the effectiveness of percutaneous kyphoplasty in the treatment of osteoporotic vertebral compression fractures and reduction of bone cement leakage[J]. Medicine (Baltimore), 2019, 98(19): e15272.
[DOI]
|
| [10] |
YAN L, JIANG R Q, HE B R, et al. A comparison between unilateral transverse process-pedicle and bilateral puncture techniques in percutaneous kyphoplasty[J]. Spine (Phila Pa 1976), 2014, 39(26 Spec No.): B19-B26.
[URI]
|
| [11] |
ZHANG L G, GU X, ZHANG H L, et al. Unilateral or bilateral percutaneous vertebroplasty for acute osteoporotic vertebral fracture: a prospective study[J]. J Spinal Disord Tech, 2015, 28(2): E85-E88.
[DOI]
|
| [12] |
SUN H, LU P P, LIU Y J, et al. Can unilateral kyphoplasty replace bilateral kyphoplasty in treatment of osteoporotic vertebral compression fractures? a systematic review and meta-analysis[J]. Pain Physician, 2016, 19(8): 551-563.
[PubMed]
|
| [13] |
CHENG X, LONG H Q, XU J H, et al. Comparison of unilateral versus bilateral percutaneous kyphoplasty for the treatment of patients with osteoporosis vertebral compression fracture (OVCF): a systematic review and meta-analysis[J]. Eur Spine J, 2016, 25(11): 3439-3449.
[DOI]
|
| [14] |
LIEBSCHNER M A, ROSENBERG W S, KEAVENY T M. Effects of bone cement volume and distribution on vertebral stiffness after vertebroplasty[J]. Spine (Phila Pa 1976), 2001, 26(14): 1547-1554.
[DOI]
|
| [15] |
SU P Q, ZHANG W T, PENG Y, et al. Use of computed tomographic reconstruction to establish the ideal entry point for pedicle screws in idiopathic scoliosis[J]. Eur Spine J, 2012, 21(1): 23-30.
[DOI]
|
 2021, Vol. 28
2021, Vol. 28


